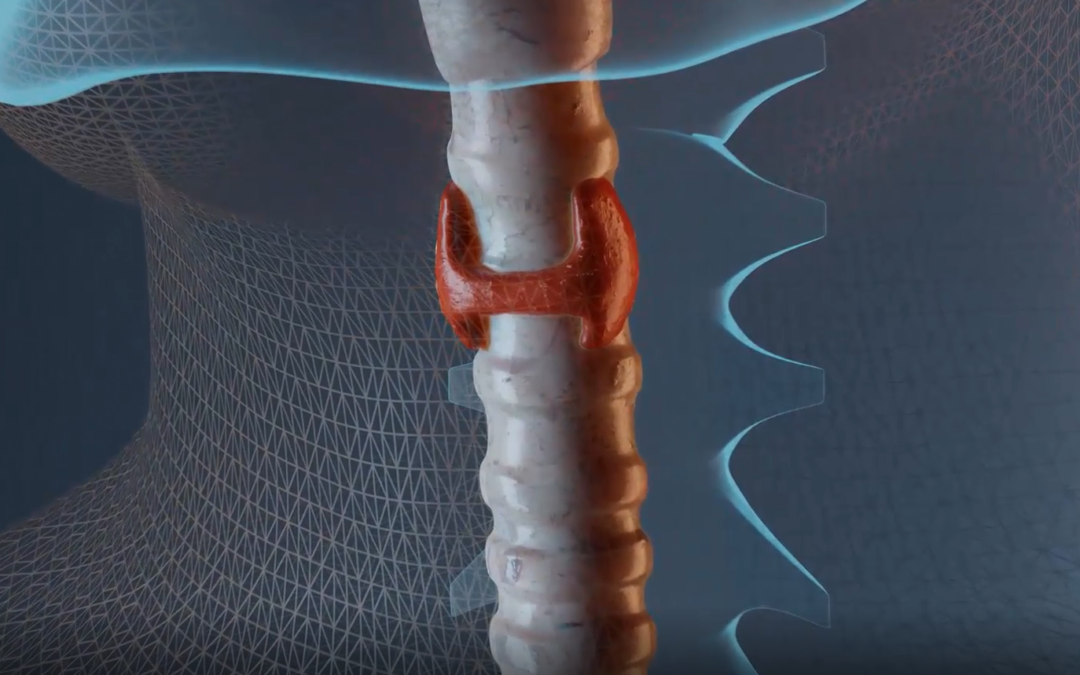
La tiroide è una ghiandola endocrina posta nella regione anteriore del collo, davanti alla trachea, il cui ruolo è quello di produrre alcuni particolari ormoni, detti appunto ormoni tiroidei.
Questi rivestono un ruolo di primo piano nel corretto funzionamento dell’organismo, in particolare nella regolazione delle funzioni metaboliche: favoriscono l’accrescimento corporeo e lo sviluppo del sistema nervoso del feto e del bambino consentendone il corretto sviluppo psicofisico, regolano la temperatura corporea e il metabolismo lipidico, contribuiscono al buon funzionamento del sistema cardiovascolare, del metabolismo basale e alla regolarità del sonno.
Non sempre però la tiroide funziona correttamente.
Le malattie della tiroide
Le patologie tiroidee sono di frequente riscontro nella popolazione, soprattutto nelle donne in cui sono da 5 a 10 volte più frequenti rispetto agli uomini, con un trend in continua crescita negli ultimi anni. Spesso, inoltre, queste patologie si manifestano in assenza di sintomi o con sintomi aspecifici per cui la loro corretta identificazione non è sempre facile.
È necessario che il percorso diagnostico inizi dal medico di medicina generale che, di fronte a un sospetto clinico, consigli al paziente una valutazione iniziale della salute tiroidea e invii successivamente il paziente da un endocrinologo in caso di esami alterati.
Le malattie della tiroide possono essere legate a un’alterazione della sua funzione (ipotiroidismo o ipertiroidismo), oppure alla comparsa di formazioni all’interno della ghiandola che prendono il nome di noduli.
Vediamo insieme le principali patologie tiroidee: le cause, i sintomi, gli esami per la diagnosi e le opzioni di trattamento.
Ipotiroidismo
L’ipotiroidismo è una disfunzione della tiroide caratterizzata da un’insufficiente produzione di ormoni tiroidei. Questa condizione determina un rallentamento dei processi metabolici dell’organismo che in una fase iniziale non si manifesta con sintomi evidenti ma, se non trattata, può comportare conseguenze serie per la salute.
Quali sono le cause dell’ipotiroidismo?
Nella maggior parte dei casi l’ipotiroidismo è acquisito, si manifesta cioè in età adulta in seguito a varie cause scatenanti, tra cui: carenza di iodio; tiroiditi autoimmuni (come la tiroidite di Hashimoto); assunzione di alcuni farmaci (come il litio, spesso usato in ambito psichiatrico, e l’amiodarone, prescritto in presenza di aritmie cardiache); terapia con iodio radioattivo; asportazione della tiroide (tiroidectomia); alterazioni della funzione dell’ipofisi, ghiandola endocrina localizzata in prossimità dell’encefalo che mediante un ormone denominato TSH (Thyroid Stimulating Hormone) ha il ruolo di regolare la funzione tiroidea.
Esiste anche una forma di ipotiroidismo congenito (presente cioè dalla nascita), che può derivare da condizioni genetiche predisponenti o da una grave carenza materna di iodio in gravidanza. L’ipotiroidismo congenito è una forma che deve essere riconosciuta e trattata in tempi stretti per evitare conseguenze gravi e irreversibili al neonato, soprattutto a carico del sistema nervoso centrale. Per tale motivo, attualmente in Italia è previsto uno screening obbligatorio della funzione tiroidea per ogni nuovo nato.
Quali sono i sintomi dell’ipotiroidismo?
In una prima fase l’ipotiroidismo acquisito può essere asintomatico, per poi manifestarsi con sintomi che possono variare in relazione a età di insorgenza, gravità e durata della malattia.
In linea generale, i sintomi più comuni comprendono:
- Stanchezza e sonnolenza eccessive
- Stipsi
- Aumento di peso
- Frequenza cardiaca rallentata
- Secchezza e pallore cutanei
- Intolleranza al freddo
- Voce rauca
- Perdita della memoria e difficoltà di concentrazione
- Rallentamento dell’eloquio
- Debolezza muscolare e crampi
- Ipercolesterolemia
- Ciclo mestruale irregolare
- Capelli fragili e sottili
- Volto e palpebre gonfie
- Depressione.
In casi di ipotiroidismo grave si può verificare anche una condizione definita mixedema, caratterizzato da un accumulo di liquidi nei tessuti, in particolare nella pelle e nei muscoli, contribuendo al gonfiore cutaneo e alla riduzione delle performance muscolari e cardiaca. Tale condizione può degenerare fino al cosiddetto coma mixedematoso, che rappresenta la complicanza estrema dell’ipotiroidismo severo non trattato.
L’ipotiroidismo congenito, invece, si può manifestare con:
- Difficoltà nella respirazione
- Ittero
- Costipazione
- Disturbi della suzione
- Ingrossamento della lingua
- Pianto rauco
- Difficoltà a mantenere capo eretto e posizione seduta
- Ritardo della maturazione ossea.
Ipotiroidismo: quali esami fare per la diagnosi?
Per diagnosticare una condizione di ipotiroidismo, anche in una fase precoce, sono sufficienti dei semplici esami del sangue che andranno a valutare i livelli di ormoni tiroidei (FT4, FT3) e i livelli di TSH. A titolo complementare, e in particolar modo in presenza di condizioni autoimmuni alla base, il medico potrebbe prescrivere un’ecografia della tiroide e un dosaggio nel sangue degli anticorpi anti-tiroide (anticorpi anti tireoglobulina e anti tireoperossidasi). La forma più comune di ipotiroidismo è infatti di origine autoimmune e prende il nome di Tiroidite di Hashimoto.
Tiroidite di Hashimoto
La tiroidite di Hashimoto è una forma di tiroidite cronica autoimmune.
Quali sono le cause della tiroidite di Hashimoto?
Essendo una condizione autoimmune, alla base vi è un malfunzionamento del sistema immunitario, che vede nella ghiandola tiroidea una minaccia esterna e la attacca tramite la produzione di anticorpi mirati. L’esito naturale è che la progressiva distruzione della ghiandola tiroidea indotta dagli anticorpi nel lungo termine ne comprometta la funzione.
Pur non essendo una condizione genetica, esiste comunque una predisposizione familiare. Questa patologia può insorgere a qualsiasi età e come la maggior parte delle malattie tiroidee, è più frequente nelle donne.
Quali sono i sintomi della tiroidite di Hashimoto?
Questa tiroidite può rimanere silente anche per anni, ma nel momento in cui la distruzione progressiva della ghiandola non consente più alla tiroide il corretto funzionamento, possono comparire i sintomi dell’ipotiroidismo. Talvolta, inoltre, il processo di distruzione è così repentino da causare il rilascio nel circolo sanguigno di un’ingente quota di ormoni tiroidei, che erano precedentemente immagazzinati nelle cellule della tiroide. Questo fenomeno, che prende il nome di tireotossicosi, si può manifestare con sintomi simili all’ipertiroidismo.
Come si cura l’ipotiroidismo?
Il trattamento standard si basa sulla terapia ormonale sostitutiva, ovvero la somministrazione per via orale dell’ormone tiroideo deficitario, la levo-tiroxina. Si tratta di una terapia progressiva, per cui il dosaggio dell’ormone in genere comincia a piccole dosi per poi aumentare gradualmente (tenendo conto anche di età e storia clinica del paziente) e solitamente va protratta per tutta la vita, scandita da periodici controlli medici che ne verifichino l’adeguatezza nel tempo.
Vi sono alcuni farmaci, cibi e integratori che possono inibire l’assorbimento di tale ormone, come soia, papaya, avena, integratori di ferro, colestiramina, calcio, idrossido di alluminio. Fondamentale, quindi, è riferire al medico l’eventuale assunzione di farmaci o integratori e le proprie abitudini alimentari.
Ipertiroidismo
L’ipertiroidismo è una disfunzione tiroidea associata a un eccesso in circolo di ormoni tiroidei, con inevitabili conseguenze sul metabolismo. Questa condizione determina, infatti, un’impropria accelerazione dei processi metabolici dell’organismo, con potenziali ripercussioni su diversi distretti corporei, tra cui la funzione cardiaca e il metabolismo osseo.
Quali sono le cause dell’ipertiroidismo?
Tra i fattori che possono determinare ipertiroidismo ricordiamo:
- Morbo di Basedow-Graves: forma di tiroidite autoimmune, nota anche come gozzo tossico diffuso);
- Noduli tiroidei: in un quadro digozzo tossico multinodulare o adenoma tossico (detto anche malattia di Plummer);
- Tiroiditi (condizioni infiammatorie che causano il rilascio nel sangue dell’ormone immagazzinato nella tiroide);
- Farmaci (per esempio interferone, amiodarone).
Quali sono i sintomi dell’ipertiroidismo?
I sintomi associati a una condizione di ipertiroidismo comprendono:
- Perdita improvvisa di peso
- Aumento dell’appetito
- Tachicardia
- Aritmia o palpitazioni
- Ansia
- Nervosismo, irrequietezza e irritabilità
- Tremori
- Sudorazione intensa
- Ciclo mestruale irregolare
- Intolleranza al caldo
- Disturbi intestinali
- Stanchezza
- Debolezza muscolare
- Disturbi del sonno
- Assottigliamento della pelle
- Fragilità dei capelli
- Oftalmopatia di Graves (occhi sporgenti, o esoftalmo, che si presentano con il morbo di Basedow-Graves)
- Febbre e dolore al collo (in genere in presenza di tiroiditi subacute).
Ipertiroidismo: quali esami fare per la diagnosi?
La diagnosi richiede in genere una visita specialistica endocrinologica, durante la quale il medico raccoglie un’anamnesi accurata del paziente valutandone storia clinica e sintomatologia, e svolge un esame fisico accurato per valutare eventuali segni o sintomi caratteristici. In genere viene prescritto un esame del sangue per valutare la funzionalità tiroidea (dosaggio degli ormoni TSH, FT3, T4) e per valutare la presenza di patologia autoimmune (dosaggio degli anticorpi anti-tireoglobulina, anticorpi anti-tireoperossidasi, anticorpi anti-recettore del TSH). A titolo complementare, il medico può eventualmente prescrivere se necessario un’ecografia e una scintigrafia della tiroide.
Come si cura l’ipertiroidismo?
Il trattamento per l’ipertiroidismo viene personalizzato in base alla causa scatenante e anche alle caratteristiche del paziente (età, storia clinica, gravità dei sintomi).
Se alla base c’è il morbo di Basedow-Graves, la terapia è farmacologica, con la prescrizione di farmaci antitiroidei; in caso di recidiva della malattia o di mancata risposta al trattamento, potrebbero essere necessarie una terapia radiometabolica (con iodio radioattivo) o un intervento chirurgico (tiroidectomia).
In caso di tiroiditi subacute, invece, la terapia di scelta è rappresentata dai cortisonici.
Se l’ipertiroidismo è associato a gozzo (nodulare o meno) il trattamento deve essere personalizzato a seconda del quadro clinico del paziente. Le strategie terapeutiche incluno il trattamento radiometabolico con Iodio radioattivo o terapie locali (chirurgia o radiologia interventisca).
Chi soffre di ipertiroidismo dovrebbe limitare l’apporto di iodio, presente in determinati cibi (come il sale iodato, le alghe o i crostacei o altri alimenti indicati dal medico) ma anche in alcuni farmaci e integratori (che è bene quindi non assumere senza il parere del medico).
Occorre poi monitorare eventuali carenze di vitamina D e calcio, in modo da poterle correggere (l’ipertiroidismo può a lungo andare determinare osteopenia e osteoporosi).
Gozzo
Il gozzo è un ingrossamento della tiroide, ovvero un aumento del suo volume.
Quali sono le cause del gozzo?
Spesso, anche se non in via esclusiva, il gozzo può dipendere da una carenza di iodio. A tal proposito va ricordato che il nostro Paese presenta a livello endemico una carenza lieve/moderata di iodio (si parla di endemia gozzigena).
Anche il consumo in quantità estremamente elevate di alcuni alimenti, detti per questo gozzigeni (come cavoli, cavolfiori e altri vegetali appartenenti alle brassicacee), può favorirne lo sviluppo.
Quali sono i sintomi del gozzo?
Nel caso in cui si tratti di un ingrossamento contenuto, il gozzo può non provocare sintomi specifici, ma, a fronte di un aumento di volume considerevole, per effetto compressivo su trachea o esofago si possono sperimentare difficoltà respiratorie e/o di deglutizione.
Come si cura il gozzo?
Se il gozzo è di piccole o medie dimensioni, lo specialista può prescrivere una terapia radiometabolica, con iodio radioattivo; l’opzione privilegiata per gozzi di grandi dimensioni è l’asportazione parziale o totale della tiroide.
Noduli alla tiroide
I noduli sono formazioni solide che si sviluppano all’interno della tiroide, Solitamente si tratta di formazioni benigne (le forme maligne rappresentano solo il 3-5% dei casi). I noduli sono anche la condizione tiroidea più frequente secondo l’Istituto Superiore di Sanità; dopo i 50 anni, infatti, vengono rilevati con l’ecografia noduli in più del 30-40% della popolazione.
Quali sono le cause dei noduli alla tiroide?
La causa principale alla base della formazione di noduli è una carenza di iodio.
Non dimentichiamo che un consumo pressoché esclusivo di cavoli, cavolfiori e altri membri della famiglia delle brassicacee può aumentare le probabilità di sviluppo nodulare, per quanto sia uno scenario difficilmente ipotizzabile, soprattutto in virtù delle abitudini alimentari italiane.
Come già ricordato, il 3-5% dei noduli è di origine tumorale, maligna, cioè sono dovuti a una trasformazione in senso maligno di una o più cellule tiroidee con conseguente crescita incontrollata; si tratta in genere di tumori a crescita lenta e poco aggressivi.
Quali sono i sintomi dei noduli alla tiroide?
I noduli tiroidei sono spesso delle presenze silenziose, che vengono scoperte per puro caso; infatti, si parla di incidentalomi, ovvero di noduli identificati accidentalmente in occasione di consultazioni/esami di altra natura, come un ecocolordoppler dei vasi sovraortici o una risonanza magnetica della colonna vertebrale.
Qualora presenti, i sintomi comprendono:
- Difficoltà di deglutizione e/o respirazione
- Senso di costrizione al collo.
Più di rado, i noduli possono anche produrre un eccesso di ormoni tiroidei, determinando così quadri di ipertiroidismo con sintomi come tachicardia, perdita improvvisa di peso, aumento dell’appetito, ecc.
Noduli alla tiroide: quali esami fare per la diagnosi?
Il 5-10% circa dei noduli viene diagnosticato con la semplice ispezione e palpazione del collo.
Le tecnologie diagnostiche più moderne, in particolare l’ecografia tiroidea, hanno permesso negli ultimi anni di individuare un numero crescente di noduli, anche di dimensioni molto piccole, che sfuggirebbero alla palpazione. La gran parte dei noduli oggi individuati, tuttavia, non sono rilevanti da un punto di vista clinico, motivo per cui bisognerebbe ricorrere all’ecografia solo in caso di sospette patologie tiroidee e non come strumento di screening generalizzato.
In base alle caratteristiche ecografiche, lo specialista endocrinologo saprà valutare quali noduli possano essere realmente a rischio di malignità e pertanto potrà eventualmente richiedere ad approfondimento un prelievo di cellule tramite agoaspirato, che sarà poi oggetto di analisi citologica al microscopio.
Noduli alla tiroide: come si curano?
Il trattamento differisce in base alla natura del nodulo stesso:
- Nodulo sicuramente benigno, non funzionante (ovvero non legato a ipertiroidismo) e di piccole dimensioni: in assenza di sintomi potrà essere consigliato anche solo un monitoraggio ecografico periodico.
- Nodulo sicuramente benigno di dimensioni maggiori: in presenza di sintomi quali disfonia, disfagia, compressione o deviazione tracheale, si potrà valutare con l’endocrinologo di riferimento un’eventuale soluzione chirurgica o altra terapia locale.
- Nodulo iperfunzionante (per definizione benigno e associato a ipertiroidismo): si valuta se optare per la chirurgia o per il trattamento radiometabolico con iodio.
- Nodulo con caratteristiche sospette per malignità: sarà da discutere con l’endocrinologo di riferimento l’eventuale asportazione chirurgica di una parte o dell’intera tiroide. Si privilegia un trattamento il più possibile personalizzato, basato sul rischio individuale, che permette di eseguire terapie meno invasive per i casi a prognosi buona, riservando quelle più complete alle forme più aggressive. Nel 90% dei casi la chirurgia porta a guarigione definitiva, talvolta in caso di forme invasive potrà essere associata la terapia radiometabolica.
La prevenzione delle malattie della tiroide
Anche se non ci sono delle misure specifiche che possono essere adottate per prevenire le condizioni tiroidee, una carenza di iodio è spesso alla base dell’insorgenza di alcune di esse. Quindi, può essere utile, con l’aiuto di un medico o nutrizionista, correggere la propria alimentazione in modo da apportare una giusta quantità di questo elemento, ad esempio, tramite un maggiore consumo di pesce e l’uso di sale iodato. Ricordiamo che lo iodio si scioglie in acqua e non è presente nell’aria di mare, contrariamente a quanto talvolta popolarmente ritenuto.
Le malattie della tiroide nelle donne
Esiste uno stretto legame tra patologia tiroidea e genere femminile, essendo tali condizioni largamente prevalenti nelle donne rispetto agli uomini.
Se dal punto di vista sintomatologico, le manifestazioni cliniche sono simili nei due generi, nelle donne è necessaria una valutazione più attenta della funzione tiroide in relazione alla ricerca di gravidanza.
Le malattie della tiroide possono, infatti, avere ripercussioni negative sulla fertilità femminile e su un’eventuale gravidanza: possono, per esempio, influire sulla regolarità mestruale, aumentare le probabilità di un aborto spontaneo e impedire il corretto sviluppo del feto.
Per tale ragione, prima o durante la gravidanza è raccomandato eseguire le appropiate indagini di funzione tiroidea per assicurarsi che questa sia ottimale. Inoltre, può essere utile sapere che eventuali malattie autoimmuni tiroidee possono attenuarsi notevolmente durante la gravidanza in virtù di una maggiore tolleranza immunitaria, tornando, però, a manifestarsi dopo il parto.
Fonte: https://www.humanitas.it/news/malattie-della-tiroide-quali-sono-sintomi-diagnosi-e-cure/